
Durerea de genunchi apare la pacienții de toate vârstele și stilurile de viață. O astfel de durere este observată în timpul activității fizice din mai multe motive: de la răni sau vânătăi până la boli și inflamații semnificative. Ignorarea acesteia poate duce la consecințe grave. O întrebare frecventă este ce să faci dacă ai durere? La prima senzație dureroasă, se recomandă consultarea unui medic pentru a preveni spitalizarea; tratamentul trebuie efectuat numai de un medic.
Prima manifestare a durerii la genunchi este de obicei cauzată de sarcini grele, uzură articulară și deformare. Boala este resimțită nu numai în timpul stresului excesiv, ci și în repaus, în timpul odihnei și în timpul desfășurării activităților de zi cu zi. În acest articol ne vom uita la motivul pentru care doare genunchiul, principalele metode de diagnostic și tratament.
Ce este articulația genunchiului?
Articulația genunchiului a corpului nostru suportă o sarcină mare și o greutate corporală mare; ea reprezintă majoritatea rănilor și stresului în timpul căderilor, sportului și ridicării grele. Articulația genunchiului în sine este una dintre cele mai mari din corpul nostru.
Articulația genunchiului include:
- articulația în sine;
- muschii;
- genunchiera;
- menisci;
- capsulă comună;
- capete ale femurului și tibiei,
- vase,
- nervi,
- ligamentele
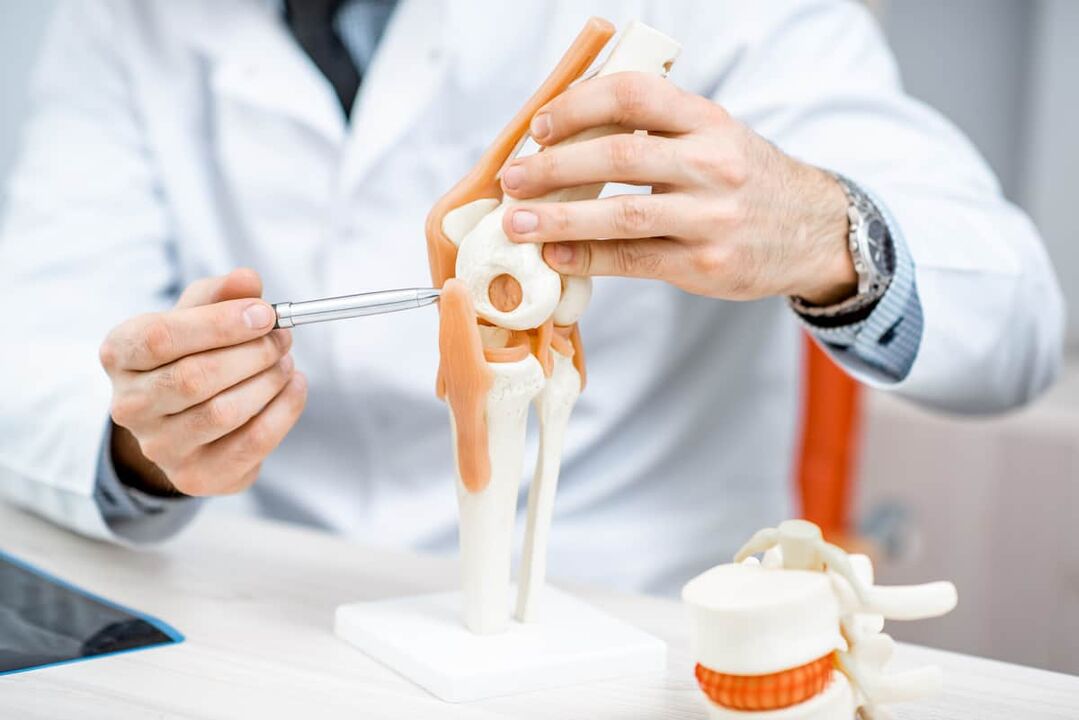
Fiecare dintre aceste componente este susceptibilă la deteriorare, deși durerea nu este întotdeauna simțită imediat. De exemplu, cu un menisc luxat sau rupt și un ligament încrucișat anterior rupt, mobilitatea va fi redusă, iar afectarea vasculară va provoca un hematom. Infecția poate începe în capsula articulară a genunchiului după boli infecțioase. Dacă pacientul are o boală neurologică, se poate simți o durere fulgerătoare în genunchi. În plus, poate radia în articulație cu dureri la femur, tibie și mușchi.
Cauzele durerilor articulare
Natura durerii poate fi împărțită în două grupe: acută și cronică. Durerea acută se caracterizează prin patologii care se dezvoltă rapid și progresiv. Bolile cronice, dimpotrivă, sunt destul de lente și necesită tratament pe tot parcursul vieții. Cauzele unei astfel de dureri variază și tratamentul, în consecință, de asemenea.
Să ne uităm la principalele cauze ale durerii.
Durere din cauza rănilor
Cauza durerii acute sunt leziunile și diferitele acțiuni traumatice. Vă puteți răni din cauza unei căderi urâte, a sportului sau a pantofilor incomozi. Durerea începe să se simtă la câteva zile după accidentare. De obicei, genunchiul are o ușoară umflare, iar victimele experimentează dureri destul de tolerabile. În funcție de gravitatea leziunii, pot fi prezente abraziuni pe suprafața pielii. În plus, excesul de greutate, abuzul de obiceiuri proaste și particularitățile profesiei și ale muncii cresc riscul de rănire.
Tipuri de leziuni:
- Vânătaie la genunchi.Daune frecvente și ușoare. Umflarea și roșeața apar în zona genunchiului, iar temperatura de suprafață crește. Chiar și o leziune minoră a genunchiului poate provoca distrugerea celulelor țesutului articular.
- Entorse.Uneori, o entorsă musculară, ligamentară sau tendonului trece neobservată și provoacă împușcături și dureri ascuțite la genunchi, iar articulația însăși devine instabilă la călcarea piciorului.
- Ruptura ligamentelor.Poate apărea din cauza răsucirii puternice a piciorului într-o direcție nenaturală și provoacă dureri severe, umflături și umflături.
- Ruptura de menisc.Apare ca urmare a sarcinii grele, a unei lovituri la genunchi, a răsucirii piciorului și datorită poziției sale nefirești. Un menisc rupt face ca picioarele să nu se miște în mod normal. Apare adesea la sportivi și este însoțită de umflături, hemoragie și incapacitatea de a îndoi piciorul. Există o regulă în ceea ce privește sportul: poate doare genunchiul, dar ar trebui să dispară a doua zi dimineața după antrenament. Dacă boala nu dispare, trebuie să consultați un medic.
- Fractură articulară.Din cauza fracturii, țesuturile moi sunt, de asemenea, deteriorate, provocând dureri severe și deformarea genunchiului.
Senzațiile neplăcute la nivelul genunchiului nu sunt întotdeauna caracterizate de o boală în acest departament. Uneori, o hernie de disc poate provoca dureri la genunchi noaptea. Disconfortul poate apărea și dacă articulația genunchiului este folosită prea puțin și mușchii asociați își pierd tonusul.
Asimetria sacrului și a oaselor pelvine poate provoca, de asemenea, apariția durerii în articulația genunchiului. Apare ca urmare a unei diferențe în lungimea extremităților inferioare, care poate fi o consecință a caracteristicilor congenitale sau a curburii pelvisului, inclusiv din cauza scoliozei.
Bolile genunchiului
Orice inflamație sau deteriorare a structurii genunchiului provoacă disconfort, mai ales la mișcare. Și infecția nu este întotdeauna localizată în genunchi. Cu bolile generale ale articulațiilor, întregul corp este afectat, iar genunchii sunt mai afectați din cauza stresului puternic. De asemenea, cu leziuni sau boli ale coloanei vertebrale, sau o fractură a colului femural, pot apărea dureri în articulația genunchiului. Să ne uităm la unele dintre ele:
- Artrităeste un proces inflamator care se dezvoltă după un traumatism de la o infecție sau probleme metabolice. Dacă este lăsat netratat, cartilajul articulațiilor genunchiului continuă să se uzeze progresiv, ceea ce duce la creșterea durerii.
- Artrita reumatoida– o boală autoimună în care celulele de apărare ale organismului afectează negativ țesutul. Articulația își pierde mobilitatea, apare umflarea, durerea este prezentă în mod constant și se manifestă printr-o senzație crescută de rigiditate.
- Reumatism– de regulă, adolescenții sunt susceptibili la aceasta, precum și persoanele care au avut recent boli streptococice. Caracterizat prin alternarea senzațiilor neplăcute.
- Gonartroza (artroza).Se dezvoltă la unul sau ambii genunchi. Această boală se caracterizează prin apariția proceselor degenerative-distrofice cu creșterea țesutului conjunctiv și osos care interferează cu mișcarea. La începutul bolii, disconfortul începe să se simtă numai după o plimbare lungă, dar pe măsură ce boala progresează, durerea începe să apară chiar și după mersul pe distanțe scurte. Este greu să te ridici de pe scaun, să te ghemuiești sau să urci pe scări. Durerea nu te deranjează doar în repaus. Are loc distrugerea sau subțierea țesutului cartilajului care absoarbe șocurile. Pe măsură ce se dezvoltă gonartroza, se observă o criză la genunchi și deformarea articulației.
- Artrita reactivă– debutează la câteva zile după o infecție intestinală. Durerea severă combinată cu umflarea și înroșirea pielii peste genunchiul drept sau stâng indică de obicei artrită reactivă.
- Bursita– inflamația capsulei articulare, ducând la dureri severe și disconfort în timpul mișcării.
- Periartrita– inflamația tendoanelor, mușchilor și ligamentelor din jurul articulației genunchiului. Senzațiile dureroase apar cu sarcina crescută pe piciorul îndoit.
- Condropatie– distrugerea cartilajului care înconjoară articulația genunchiului și amortizează frecarea și șocul.
- Neoplasme– atunci când apar, vasele sunt comprimate, iar capsula articulară este deformată, provocând durere și limitând mobilitatea.
- Osteoporoza– țesuturile slăbesc, devin mai fragile, conținutul de calciu din oase scade treptat.
- Osteomielita– în zona afectată apare inflamația țesutului osos, însoțită de umflături, febră și durere acută severă.
- Osteoartrita– inflamația în capsula articulară se localizează treptat la capetele oaselor. Cartilajul se uzează și se subțiază, ceea ce face ca capetele osoase să nu mai alunece cu ușurință la mișcarea membrului. Apare durere dureroasă.
- Osteoartrita– o boală care afectează toate componentele articulației.
- Sindromul durerii patellofemurală– apare adesea la pacientii tineri. În timpul activității fizice, rotula se deplasează înainte. Acest lucru se întâmplă din cauza poziției incorecte a piciorului, a sarcinilor excesive și grele cu mușchii nepregătiți.
- boala Osgood-Schlatter– dureri de genunchi la aplecare, urcare pe scări, genuflexiuni.
- Leziuni ale nervilor și tulburări ale țesutului nervos.Apar dureri fulgerătoare, amorțeală și furnicături la nivelul membrului inferior și pierderea mobilității. Un nerv ciupit apare din cauza inflamației, a neoplasmelor sau a leziunilor anterioare. Sau se dezvoltă nevrita - inflamație a nervului într-una sau mai multe zone. Se simte durere severă, mobilitatea și sensibilitatea sunt reduse, iar membrul se contractă involuntar.
- Aportul de sânge afectat.
- Diverse alte boli infecțioase. Complicațiile care apar contribuie la apariția slăbiciunii și durerii.
Pe lângă bolile enumerate, altele pot contribui la apariția durerii: sinovita, ligamentita, tendinita, guta, neuropatia, chistul și altele.
Astfel, durerea la genunchi este întotdeauna un semn al unui proces patologic care afectează structurile cartilaginoase, osoase sau ale țesuturilor moi ale genunchiului însuși, sau afectarea nervului care îl inervează.
Diagnosticul durerii de genunchi

Pentru a începe tratamentul, este necesar să se stabilească un diagnostic precis de la un medic în clinică folosind măsuri de diagnosticare.
Pacientul caută o programare la un osteopat, traumatolog ortoped, chirurg sau reumatolog. Dacă este necesar, după examinare și examinare, pacientul poate fi trimis la un alt specialist.
La programare, medicul colectează anamneză - plângeri, simptome și probleme care privesc pacientul, infecții și boli cronice. După aceasta, medicul poate palpa zona de îngrijorare și poate cere pacientului să efectueze diverse mișcări și teste. De exemplu, îndoiți și îndreptați genunchiul. Acest lucru va oferi informații inițiale despre gradul de indispoziție.
Pentru a obține informații suplimentare și a stabili un diagnostic precis, pacientul este trimis pentru una sau mai multe examinări:
- radiografie (radiografie);
- examinare cu ultrasunete (ultrasunete);
- terapie prin rezonanță magnetică (RMN);
- tomografie computerizată (CT);
- artroscopia (un instrument special, un endoscop, este introdus în articulație);
- puncție pentru colectarea lichidului sinovial;
- analize de laborator (anale generale si biochimice, teste serologice).
Pentru a diagnostica bolile nervoase se folosesc RMN și CT, în funcție de contraindicații. Unele diagnostice necesită teste mai precise.
Pentru a calma durerile de genunchi, puteți consulta un osteopat, kinetoterapeut, chiropractician sau masaj terapeut. Un osteopat va ajuta la restabilirea poziției normale a oaselor pelvine și a organelor interne, ceea ce are un efect pozitiv asupra funcționării acestora, la îmbunătățirea nutriției tuturor structurilor coloanei vertebrale prin activarea circulației sanguine și la îmbunătățirea posturii prin eliminarea deformărilor coloanei vertebrale.
Tratamentul durerilor de genunchi
Este imposibil să alegi singur cel mai bun medicament pentru durerea de genunchi. Acest lucru se datorează faptului că este necesar să se afle mai întâi adevărata cauză a simptomelor și să se determine tipul de tulburări patologice din organism.
Tratamentul articulației genunchiului se efectuează cuprinzător. Acest set de măsuri include:
- medicinale (antiinflamatoare nesteroidiene sau condroprotectoare - eficacitatea lor constă în păstrarea umidității în celulele cartilajului, inhibarea acțiunii enzimatice și oprirea procesului degenerativ);
- preparate, soluții de uz extern;
- osteopatie;
- efectuarea de exerciții speciale și gimnastică, kinetoterapie;
- tehnici fizioterapeutice;
- masaje;
- complexele de vitamine sunt medicamente indicate pentru a îmbunătăți procesele metabolice din organism.
Diferite tipuri de tratamente de kinetoterapie pot fi utilizate pentru a trata tulburările musculo-scheletice care provoacă dureri de genunchi.
Cursurile de terapie prin exerciții sunt simple și accesibile persoanelor de orice vârstă, deoarece un program conceput individual asigură crearea unei sarcini dozate precis. Pentru terapia complexă, se prescriu, de asemenea, analgezice locale, de exemplu, unguent cu dimetil sulfoxid (există contraindicații: boli severe ale rinichilor, ficatului, sistemului cardiovascular, sarcină, alăptare) sau un gel antiinflamator - este absorbit instantaneu în piele, pătrunde în straturile sale profunde, ameliorează umflarea și durerea.
Durerea poate fi eliminată și prin tehnici de înaltă frecvență: modificările morfologice rămân, dar durerea scade și devine mai ușoară. De asemenea, sunt adesea prescrise orteze speciale - bandaje, genunchiere, atele, benzi, gipsuri și alte dispozitive similare. Acest lucru vă permite să transferați sarcina de la genunchi și să o descărcați, să reduceți riscul de rănire și să promovați reabilitarea rapidă. Plasmoliftingul este rar folosit - injecții de plasmă obținute din sângele propriu al pacientului direct în articulația afectată a genunchiului sau în țesutul moale din jurul acesteia.
Uneori se efectuează o procedură de realiniere osoasă sau o intervenție chirurgicală (de exemplu, dacă fragmentele osoase trebuie îndepărtate).
De asemenea, medicul prescrie analgezice care nu au un efect negativ asupra cartilajului articular.
Acordați atenție alimentației dumneavoastră – o dietă echilibrată poate preveni inflamația.
Dacă aveți probleme cu genunchiul, nu trebuie să vă automedicați și să participați la diverse proceduri pentru a evita intervenția chirurgicală (operația) și eventualele complicații. Această atitudine nu poate decât să înrăutățească situația și va fi necesară o terapie mai serioasă și mai complexă. Prin urmare, este important să consultați un medic care va stabili un diagnostic precis și va prescrie un tratament competent, proceduri și medicamente care vor da efect. Ai grijă de tine și de sănătatea ta!























